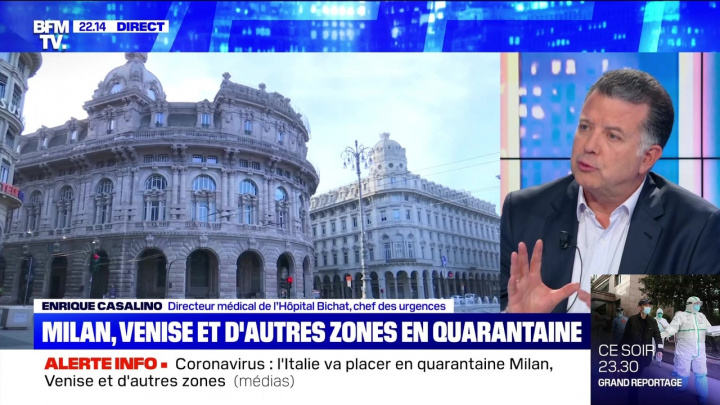
Professeur Enrique Casalino, vous êtes Directeur Médical au Groupe Hospitalier Universitaire Paris Nord-Université de Paris-Assistance Publique Hôpitaux de Paris, responsable des urgences de l’hôpital Bichat à Paris. Avez-vous constaté un afflux massif de patients du fait du coronavirus ?
Nous avons une réduction globale du nombre de patients aux urgences, mais nous constatons une augmentation du nombre de patients avec des détresses respiratoires. Certains d’entre eux sont atteints du Covid-19. D’autre part, un certain nombre de patients viennent aux urgences sans présenter les symptômes du Covid-19, mais parce qu’ils se posent des questions à son propos. Depuis le confinement plus strict ordonné aux Français depuis mardi midi, nous constatons une augmentation du nombre de cas de Covid-19 suspects et confirmés aux SAU.
N’y a-t-il pas aussi un grand nombre de personnes qui pensent avoir le Covid-19, mais n’auraient qu’une maladie infectieuse plus classique ?
Il est vrai que pour la plupart des patients qui viennent pour des problèmes non sévères, le taux d’infection par le Covid-19 reste très faible, inférieur à 2%. Chez les patients avec des critères de sévérité, 30 à 60% sont atteints du Covid-19.
S’agissant des patients présentant des symptômes respiratoires avec ou sans signes de sévérité, nous ne pouvons pas déterminer sur-le-champ s’ils sont « Covid positif », donc atteint de cette maladie ou « Covid négatif». Ces derniers cas sont liés à d’autres infections respiratoires souvent virales saisonnières. Néanmoins, tant que subsiste cette incertitude, nous devons assurer l’isolement des patients. Car il nous faut garder des secteurs « Covid positifs » et des secteurs « Covid négatifs » dans les urgences et l’hôpital pour que les règles d’isolement soient respectées et que la protection des autres patients et du personnel soit garantie.
L’attente de ces résultats pour les personnes concernées — qui durent plusieurs heures — surcharge l’activité des urgences. Ces patients étant fragiles, ils consomment énormément de soins. Les règles d’isolement d’un patient en attente des résultats du test sont identiques à celles d’un cas prouvé Covid positif.
Votre première crainte n’est-elle pas une saturation des services de réanimation ? Peut-on éviter l’augmentation exponentielle du nombre de patients admis dans les hôpitaux et admis en réanimation ?
Les patients avec des critères de sévérité, soit environ 20% des cas prouvés Covid positifs, présentent des signes de sévérité. Ils sont systématiquement admis en hospitalisation. Nous estimons que 25% d’entre eux peuvent se dégrader au cours des 3 à 7 premiers jours d’évolution. Les patients présentant ainsi des signes de gravité, principalement une détresse respiratoire majeure, sont admis en réanimation, plus de la moitié d’entre eux seront placés sous ventilation mécanique.
En France, 5000 lits de réanimation sont à disposition, et il est possible d’en proposer un maximum de 12000. Donc une crise sanitaire de 8 à 12 semaines est possible en cas d’afflux massif de patients. Ce d’autant plus que la durée de séjour peut être longue. Pour répondre à cette demande, toutes les capacités de réanimation devront être réorientées vers ces patients, au détriment des autres qui devront être orientés vers d’autres structures équipées de soins intensifs. C’est le cas polytraumatisé, principalement des accidents de la route) ou bien encore des patients atteints de cancer qui sont des cas d’urgence vitale. Un certain nombre de secteurs doivent donc rester accessibles aux autres pathologies lourdes.
Il est vrai que la mise à l’arrêt du pays va, par exemple, diminuer fortement les accidents de la route et donc la prise en charge des blessés graves. La déprogrammation de certaines activités chirurgicales aura la même conséquence, ce qui permettra d’orienter les lits hospitaliers et de réanimation à l’accueil des patients Covid-19.
Au début, il était dit que le Covid-19 était surtout dangereux pour les octogénaires et les personnes fragiles. Aujourd’hui, des personnes plus jeunes sont frappées.
La plupart des complications et des décès surviennent chez des patients qui ont plus de 70 ans, voire 80 ans. Pour ce qui est des personnes plus jeunes, cela arrive principalement s’ils présentent un risque infectieux, notamment du diabète, du cancer, des situations d’immunodépression, des pathologies chroniques pulmonaires, cardiovasculaires ou rénales. Il a été suggéré que le tabagisme pouvait être un facteur de risque tout comme la grossesse.
Ce que nous avons constaté en Chine est que la part de personnes décédées de moins de 60 ans dépend beaucoup de l’acuité du diagnostic, car les antécédents ne sont pas constamment pris en compte dans les rapports. Aujourd’hui chaque détresse respiratoire est reçue et traitée. Le diagnostic est plus efficace, et il est vrai que les jeunes sont davantage représentés dans les statistiques. Cela veut aussi dire que nous sommes tous potentiellement à risque, jeunes ou non.
Sur le plan de l’organisation de l’hôpital Bichat, des services des urgences et de réanimation, l’impact du Covid-19 fera-t-il qu’il y aura un avant et un après ?
Toute crise est riche d’enseignements, et ses leçons peuvent être des cicatrices.
Prenons l’exemple de la canicule. Le modèle social a évolué et s’est adapté pour réagir à cet événement et pour mieux protéger les personnes âgées. Chaque année, les services d’urgence sont très sollicités pour cause de grippe, qui tue 5000 à 15 000 personnes chaque année en France. Ces crises sanitaires nous ont permis de mieux nous adapter et d’accroitre notre flexibilité dans l’organisation et l’interopérabilité des acteurs de santé et de l’ensemble du système sanitaire.
Nous pouvons imaginer que la crise du coronavirus incitera plus de personnes à se vacciner contre la grippe. Aujourd’hui, le taux de vaccination est de 50%, ce qui est extrêmement faible. Les règles de prévention largement diffusées pour prévenir le Coronavirus sont également efficaces pour prévenir la grippe et la plupart des épidémies saisonnières comme les gastroentérites et la bronchiolite. L’après Covid-19 se sentira probablement dans l’application des règles de prévention.
Un regard international sur la crise
Malgré un nouveau foyer à Séoul, il semblerait que la Corée du Sud obtienne de très bons résultats pour contenir l’épidémie, sans confinement généralisé, mais en pratiquant un dépistage systématique et massif. Y a-t-il un modèle universel pour traiter cette épidémie ?
Il y a une grande part d’éléments culturels dans la réaction des pays. En Asie, la notion de respect des personnes « saines » compte beaucoup. Ils ont créé des zones de confinements et ont généralisé le dépistage, cela permet de faire un tri de qualité et de mettre en place des mesures ciblées, personnalisées, et de masse comme le confinement ou les fermetures des écoles et des universités.
Pour autant il est également possible d’utiliser la méthode du confinement des personnes susceptibles d’être infectées, sans avoir à être dépistées. L’isolement n’est alors pas basé sur un diagnostic, mais sur une surveillance syndromique. La plupart des épidémies sont surveillées avec cette dernière technique.
L’important est la distanciation sociale ainsi qu’être raisonnable dans ses déplacements et dans le respect des autres.
Lorsque l’on voit la très grande capacité de diffusion du Covid19, ne pensez-vous pas qu’il soit plus sûr que les transports en commun soient réservés à certaines personnes telles que les personnels de santé ?
Je ne crois pas qu’une mesure aussi extrémiste ait un sens. Il y a une quantité innombrable de métiers indispensables pour le bon fonctionnement de la société. Si leurs missions venaient à manquer, elle serait la source d’une panique sociale. L’équilibre doit être gardé.
Début février, un virologue de Hong Kong estimait que 60% de la population mondiale pouvait être contaminée par le virus. En France on se moquait de lui et on évoquait une « grippette ». Mais récemment, Jean-Michel Blanquer, le ministre de l’Éducation nationale, évoquait le chiffre de 50% de la population française qui pourrait être contaminée, alors qu’on vient d’entrer dans une phase de confinement. Si l’on rapporte ce chiffre au taux de mortalité qui oscille selon les estimations de 0,5 à 2% faut-il s’attendre à des dizaines, voire des centaines de milliers de morts rien qu’en France ?
Il est vrai que si l’on applique le modèle d’une épidémie pour laquelle personne dans la population n’a d’anticorps, – personne n’a déjà une mémoire immunitaire qui lui permettrait d’être naturellement résistante -, on peut imaginer que, sans mesure de protection, on peut atteindre, comme l’a dit aussi Angela Merkel, 60 ou 70% de la population générale.
Ça, c’est le modèle mathématique d’une maladie qui diffuse et pour laquelle nous n’avons aucun frein, et ce modèle se base sur le fait que le R0, c’est-à-dire le nombre de cas secondaires va être aux alentours de 2-3. Cela signifie qu’une personne contaminée en contaminera deux à trois autres.
Si on applique des règles qui sont capables de ramener ce R0 à 1, l’épidémie s’arrête à partir de ce moment. Dans notre cas, nous pourrions arrêter la progression de la maladie à des valeurs bien moindres, peut-être 20% à 40% de la population générale, parce que nous commençons à réduire le nombre de personnes qui continuent à s’infecter et à contaminer d’autres personnes à leur tour. Donc tout dépend de la capacité de la société à garder ses distances de sécurité, un mètre, et à respecter les règles de prévention.
Le deuxième élément déterminant est que depuis la grippe des années 1918, nous n’avons eu aucun exemple d’une population touchée à 60% par une épidémie. Même la pandémie de grippe H1N1 n’a pas dépassé 20% de la population générale.
Ce qui compte ce sont les règles simples de confinement et les règles de vie en commun dans le respect des autres. L’adhésion de la population à ces règles est essentielle pour garantir leur respect et leur applicabilité.
30% avec un taux de mortalité à 1%, cela fait tout de même beaucoup de morts.
À l’époque du H1N1, nous nous étions rendu compte que 20% de la population avait créé des anticorps contre ce virus. La part des personnes contaminées qui transmettent le virus, mais qui ne développent pas la maladie est très importante. Bien plus que nous ne pouvons l’imaginer. Le taux de mortalité sera donc certainement plus bas puisque la mortalité ou plutôt la létalité pour employer le bon terme scientifique, diminuera car le dénominateur (nombre de personnes infectées) augmentera.
Mais cela ne doit pas empêcher chacun de nous et collectivement, de rester très vigilants.
Vous êtes originaire du Pérou. Comment y aborde-t-on cette crise du Covid-19 ?
Au Pérou, il y a une centaine de cas confirmé à ce jour. Les Péruviens sont donc dans une situation analogue à celle de la France il y a deux ou trois semaines. Ils ont commencé à fermer les frontières pour les personnes qui viennent des pays avec une transmission locale du Covid-19, comme les pays européens. Le Pérou applique les conseils de prévention classique (se laver les mains, respecter les distances, etc.). Il a retardé le début de l’année scolaire et universitaire, qui devait démarrer en mars, et vient de mettre en place les règles de distanciation sociale. Deux jours après, il a mis en place un couvre-feu de 20 heures à 5 heures, et une limitation très sévère des sorties du domicile avec une suspension des garanties individuelles constitutionnelles.
L’acceptabilité sociale de ces mesures repose sur deux phénomènes. Le premier, une histoire de violence au Pérou et la guerre interne que le Pérou a connu dans les années 80. D’autre part, une épidémie de choléra avait touché le Pérou dans les années 90 et avait été responsable de dizaines de milliers de cas et de plusieurs milliers de décès. La population a une mémoire collective de ces crises sociales et sanitaires et comprend l’urgence et la nécessité de prévenir.
Ce d’autant plus que le système de santé n’est pas aussi développé qu’en France. Peu de péruviens disposent d’une couverture sociale ou privée. L’accès aux soins n’est pas garanti. L’offre de soins est nettement inférieure à celle de la France. Le Pérou dispose de 4 à 5 lits d’hôpital pour 1000 habitants, la France 7 pour mille, et de 1 à 2 lits de réanimation pour mille habitants, la France 3 à 4 pour mille. En chiffres absolus, le Pérou dispose de moins de 500 lits de réanimation, la France de 5000 mais elle peut augmenter ses capacités à plus de 12000. La capacité de réponse et la résilience du système de santé n’est donc pas comparable.
L’intérêt d’un pays comme le Pérou ne serait-il pas d’anticiper les événements et de passer directement en phase 3 sans passer par la phase 2, et de prendre directement des mesures semblables à celles qui sont prises en Italie et maintenant en France ?
Le Pérou vient de passer au stade 3 avec l’instauration de l’état d’urgence et du couvre-feu tous les soirs.
Ce qui est certain, c’est que cette crise aura des conséquences économiques et sociales pouvant dépasser les conséquences probables liées à une épidémie virale. Si dans un pays fragile, on met suspend toute la vie économique, le système de pays comme le Pérou n’aura pas la capacité à rebondir comme la France l’aura certainement. Son infrastructure productive est supérieure et la capacité économique de ses citoyens aussi. Le fait d’avoir pendant un mois une économie très ralentie, voire une récession, ne va pas empêcher que l’appareil productif français se relance quand la situation reviendra à la normale, dans quelques semaines.
Dans des économies beaucoup plus fragiles, ce n’est pas le cas. Je peux donc comprendre qu’il y ait des discussions entre les politiques, les économistes, les responsables de la santé, les épidémiologistes pour savoir quels sont les meilleurs équilibres et quels sont les choix douloureux qui s’imposent. C’est un débat qui a lieu actuellement au Pérou et auquel j’ai eu l’occasion de participer.
Il est vrai que les choix sont très difficiles : je vous rappelle qu’une des pathologies les plus fréquentes au Pérou est l’anémie des enfants pour des raisons de dénutrition ou de mauvaise alimentation. Par conséquent, décider d’entrer dans une période de récession économique, et de ne pas garantir un certain nombre de services publics de base et des mesures logistiques élémentaires peut avoir aussi un impact majeur sur la santé publique.
Propos recueillis par Raymond Taube